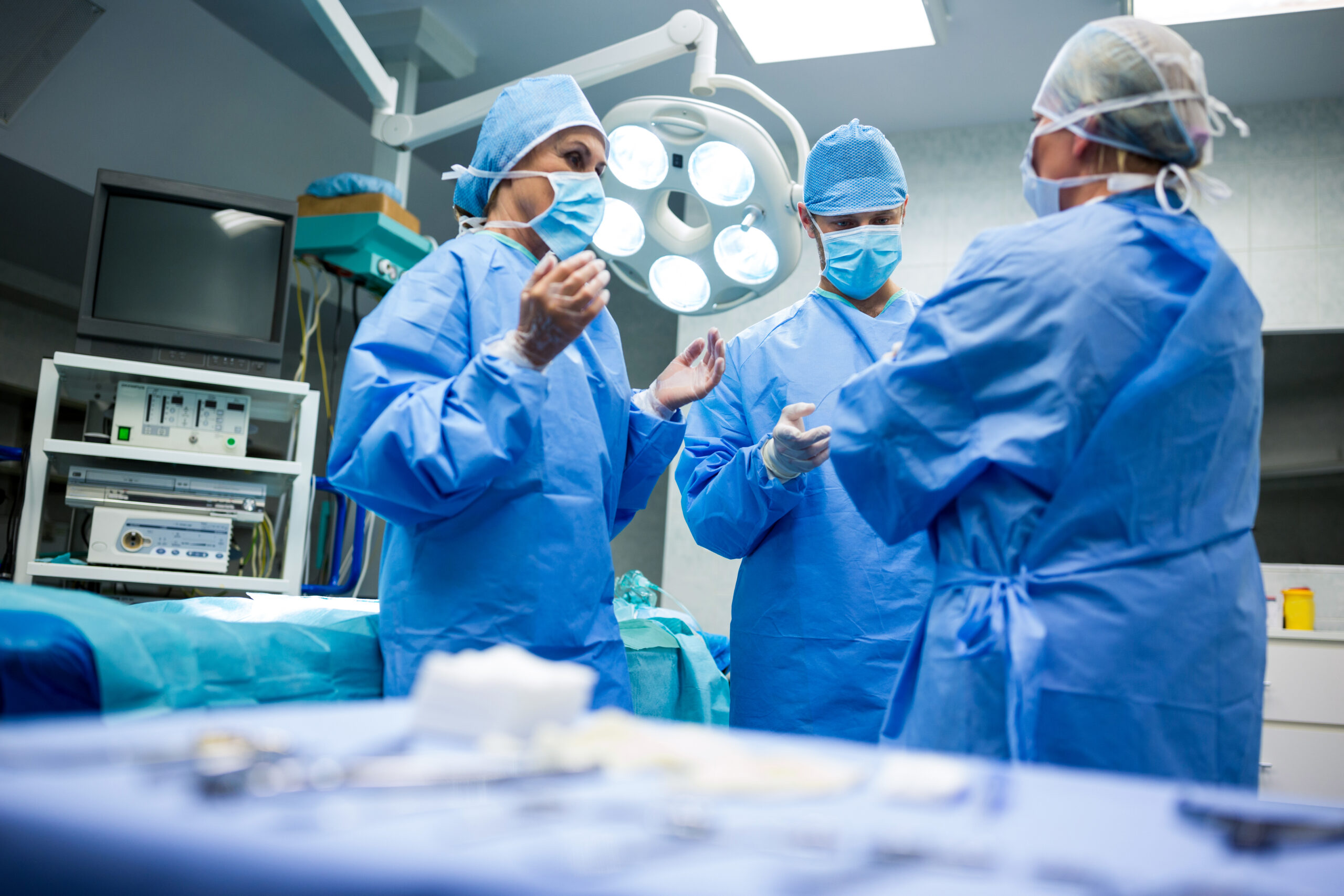
Cuando las enfermedades hepáticas alcanzan un punto de poner en riesgo la vida, un trasplante de hígado se convierte en una esperanza de salvación para ese paciente. En este artículo, explicaremos cuándo es necesario realizar un trasplante hepático, las razones detrás de esta intervención, sus implicaciones y riesgos. ¡Si quieres saber más sobre este tema, continúa leyendo!
¿Cuándo es necesario realizar un trasplante de hígado?
El trasplante de hígado es necesario cuando el órgano original está tan dañado que no puede cumplir sus funciones vitales. Las enfermedades hepáticas graves, como la cirrosis, la hepatitis crónica, el cáncer de hígado y las enfermedades metabólicas hereditarias, pueden llevar a esta situación crítica. Determinar la necesidad de un trasplante se basa en una serie de factores, como: la salud general del paciente, el grado de daño hepático y la respuesta a tratamientos médicos previos.
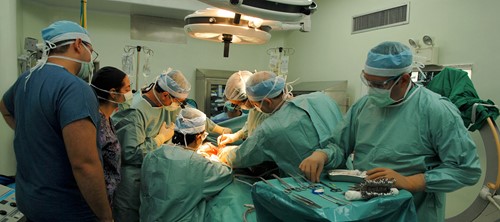
Razones por las que se realiza un trasplante de hígado
1.- Cirrosis avanzada: generalmente causada por el alcoholismo crónico o infección crónica por hepatitis, que daña gradualmente el tejido hepático hasta alcanzar una etapa avanzada donde el hígado no puede funcionar correctamente, deteriorando considerablemente la calidad de vida del paciente.
2.– Cáncer de hígado: en caso de estadio avanzado, un trasplante puede ser la única opción curativa. Sin embargo, no todos los pacientes con cáncer de hígado son candidatos para un trasplante, ya que deben cumplir con otras series de condiciones.
3.- Enfermedades metabólicas hereditarias: como la enfermedad de Wilson o la enfermedad de almacenamiento de glucógeno, pueden llevar a un deterioro grave en la funcionabilidad del hígado. En estos casos, un trasplante hepático puede ser necesario para mejorar la calidad de vida y prolongar la supervivencia.
¿Qué implica un trasplante hepático?
El trasplante de hígado es una cirugía de alto nivel en la que se reemplaza el hígado dañado por uno sano de un donante compatible (puede ser una porción de hígado sano). Antes de la cirugía, el paciente es evaluado exhaustivamente para determinar su idoneidad. Luego, se busca un donante, que puede ser un donante vivo o un donante fallecido, dependiendo de la situación.
Después de la cirugía, el paciente requerirá cuidados intensivos y un seguimiento cercano para prevenir el rechazo del órgano trasplantado y aplicación del tratamiento indicado por el médico tratante y gestionar cualquier complicación.
¿Cuáles son sus riesgos?
Si bien el trasplante de hígado puede salvar vidas, no está exento de riesgos. Los principales son:
- Rechazo del órgano: el sistema inmunológico del paciente puede reconocer el nuevo hígado como un invasor y tratar de destruirlo. Esto se controla con medicamentos inmunosupresores, pero aún puede ser un desafío que se debe superar.
- Infecciones: después de la cirugía, los pacientes son más susceptibles a infecciones debido a la supresión o vulnerabilidad del sistema inmunológico.
- Complicaciones quirúrgicas: como con cualquier cirugía, existen riesgos inherentes asociados con la operación en sí, como hemorragias o problemas con la cicatrización de heridas.
En conclusión, el trasplante de hígado es una opción vital para aquellos pacientes cuyas vidas están amenazadas por enfermedades hepáticas graves. La evaluación cuidadosa, la selección de donantes adecuados y la gestión de los riesgos son fundamentales para el éxito de esta intervención. A pesar de los desafíos, el trasplante de hígado ofrece una segunda oportunidad y la esperanza de una vida más saludable para aquellos que lo necesitan desesperadamente.